안녕하세요, 메디쏠라 연구소입니다 🙂
항암 치료를 받는 많은 환자들이 다음과 같은 신체 변화를 경험해요.
- 이전보다 쉽게 피로해진다.
- 일상적인 활동에도 체력이 빨리 소모된다.
- 감기에 자주 걸리거나 면역력이 떨어진 느낌이 든다.
- 항암 치료 후 식사량이 감소됐다.
이러한 변화는 항암 치료 과정에서 흔히 나타날 수 있지만, 단순한 불편함으로만 볼 수는 없어요. 환자의 영양 상태와도 밀접하게 관련이 되는데요. 항암 치료 과정에서는 질환 자체와 치료의 영향으로 에너지 소비가 증가하고 근육 단백질 분해가 촉진될 수 있어요. 이때 충분한 열량과 단백질이 공급되지 않으면 근육 감소와 체력 저하가 발생할 수 있으며, 면역 기능에도 영향을 줄 수 있습니다.

실제로 연구에 따르면 암 환자의 약 30–80%가 항암 치료 과정에서 영양불량(malnutrition)을 경험하는 것으로 보고되고 있어요. 이러한 영양 부족은 체력 저하뿐 아니라 치료 과정 전반에도 영향을 줄 수 있어요. (출처: Arends J. et al. ESPEN guidelines on nutrition in cancer patients. Clinical Nutrition. 2017.) 특히 면역 기능이 저하될 경우 항암 치료 일정이 지연되거나 중단될 수 있습니다.
이번 글에서는 항암 치료 과정에서 체력이 감소하는 이유와 영양 관리의 중요성에 대해 살펴볼게요.
▶ 오늘의 목차
- 항암 치료 중 체력이 감소하는 이유
- 항암 치료 환자에게 충분한 열량과 단백질이 중요한 이유
- 항암 치료 과정에서의 효과적인 영양 관리 방법
- 항암 치료 환자의 영양 기준을 반영한 식사 솔루션
1. 항암 치료 중 체력이 감소하는 이유

항암 치료를 받는 동안에는 몸의 상태가 평소와 다르게 바껴요. 치료의 영향으로 몸이 더 많은 에너지를 쓰게 되고, 염증도 쉽게 생겨요. 이때 식사를 충분히 하지 못하면, 몸은 부족한 에너지를 채우기 위해 근육을 먼저 사용하게 되는데요. 쉽게 말해, 내 몸의 근육을 ‘연료’처럼 써버리는 상황이 돼요.
그 결과 근육이 줄어들고, 기운이 떨어지며, 조금만 움직여도 쉽게 피로를 느끼게 됩니다. 일상생활이 힘들어지는 이유가 바로 여기에 있어요.
2. 항암 치료 환자에게 충분한 열량과 단백질이 중요한 이유

항암 치료를 받는 동안에는 평소보다 더 많은 에너지와 단백질이 필요해요. 쉽게 말해, 몸이 회복하고 버티기 위해 ‘연료와 재료’를 더 많이 요구하는 상태예요. 따라서 식사량이 줄어들 수밖에 없는 시기이지만, 한 번 먹을 때는 에너지와 단백질을 포함해 필요한 영양소가 골고루 들어 있는 식사를 하는 것이 중요해요.
① 근육을 지키기 위해
단백질은 근육을 만드는 핵심 재료예요. 충분히 먹지 않으면 몸은 근육을 먼저 소모하게 되고, 반대로 단백질을 잘 챙기면 치료 중에도 근육을 최대한 유지할 수 있어요.
② 기운을 유지하기 위해
열량이 부족하면 몸에 쓸 에너지가 없어 쉽게 지치고 움직이기 힘들어져요. 따라서 하루 필요 에너지에 맞추어 먹어야 체력 저하를 예방할 수 있어요.
③ 치료를 이어가기 위해
항암 치료를 계속하기 위해서는 호중구 수치와 같은 면역 상태를 안정적으로 유지하는 것이 중요해요. 충분한 영양 섭취는 면역 기능을 지키는 데 도움을 주며, 반대로 식사가 부족하면 치료를 계획대로 이어가기 어려워질 수 있어요.
(출처: Arends J. et al. ESPEN guidelines on nutrition in cancer patients. Clinical Nutrition. 2017.)
3. 항암 환자의 체력 관리를 위한 영양 관리 방법

항암 환자는 식사량 감소, 소화 기능 변화, 식사 준비의 어려움 등으로 인해 필요한 영양을 충분히 섭취하기 어려운 상황이 발생할 수 있어요. 이러한 상황에서 영양불량을 예방하면서 체력 유지를 위한 영양 관리 방법을 다음과 같이 3가지로 나눌 수 있어요.
① 체중이 계속 줄고 있다면, 섭취량이 부족한 상태로 섭취량을 늘려요.
체중은 영양 상태를 가장 직접적으로 반영하는 지표로, 정기적인 모니터링이 필요하며 한 달 사이 체중이 눈에 띄게 감소하거나 평소 체중의 약 5% 이상 감소한 경우 현재의 섭취량이 충분하지 않은 상태로 판단할 수 있어요.
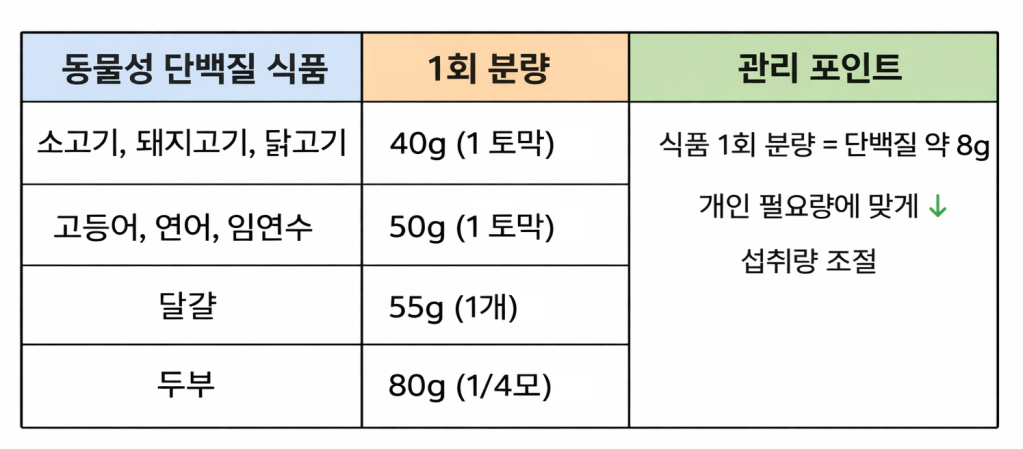
② 매 끼니 양질의 단백질 식품을 꼭 섭취해야 해요.
단백질은 면역세포와 조직 회복을 위한 필수 영양소이므로 식사량이 감소하더라도 고기, 생선, 달걀, 유제품, 두부 등 질 좋은 단백질 식품의 섭취가 지속적으로 이루어져야 해요.
③ ‘잘 먹는 날’이 아닌 ‘못 먹는 날’을 기준으로 대비해야 해요.
항암치료 과정에서는 식사가 어려운 날이 반복될 수 있으므로 영양죽이나 부드러운 음식, 영양보충 음료 등의 대안을 미리 준비하여 섭취를 유지하는 전략이 필요하며, 한 끼의 완성도보다 하루 전체 섭취를 나누어 유지하는 접근이 중요해요.
국내에서는 항암치료를 받는 암환자들의 이러한 필요성을 반영하여 특수의료용도식품(암환자용 식단형식품)의 영양 기준이 마련되어 있으며, 암 환자의 영양 요구를 고려한 식단 설계가 권장되고 있어요.
4. 항암 치료 환자의 영양 기준을 반영한 식사 솔루션

앞서 제시한 영양 관리 원칙을 실제 식사에 적용할 수 있도록, 메디쏠라 [암케어] 식단은 식품의약품안전처 특수의료용도식품(암환자용 식단형식품)의 영양기준을 충족하도록 설계되었어요. 지중해식 식단의 영양 원리를 바탕으로 탄수화물, 단백질, 지방의 비율을 5:2:3으로 균형 있게 구성하였으며, 단백질은 전체 열량의 약 20% 수준으로 설정하여 충분한 단백질 섭취가 가능하도록 했어요. 또한 오메가-3 지방산을 포함하여 항암 치료 과정에서의 염증 반응 관리에 도움을 줄 수 있도록 고려했어요.
메디쏠라 암케어 식단은 항암 치료 과정에서 식사량 감소로 인해 체중이 감소하거나 단백질 섭취가 부족해지기 쉬운 환자를 위해, 적은 섭취량으로도 열량과 단백질을 보충할 수 있도록 설계된 식단이에요. 체중 감소가 나타나는 상황에서 필요한 에너지와 단백질을 안정적으로 공급하여 체력 유지에 활용할 수 있으며, 매 끼니 단백질 섭취가 유지될 수 있도록 구성되어 있어요. 또한 식사가 어려운 시기에도 섭취를 지속할 수 있도록 한 끼 식사 형태뿐 아니라 간편하게 활용 가능한 식사 대안으로 적용할 수 있어요.
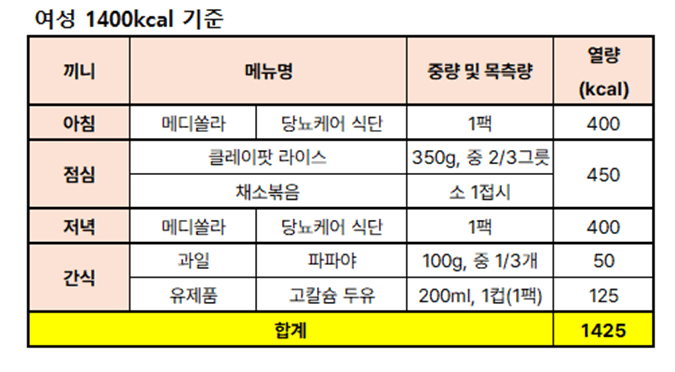
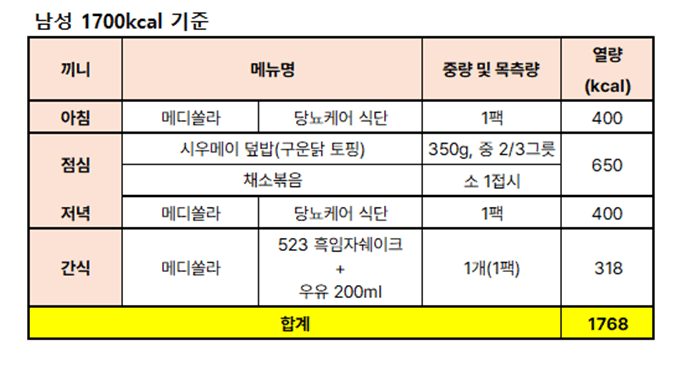
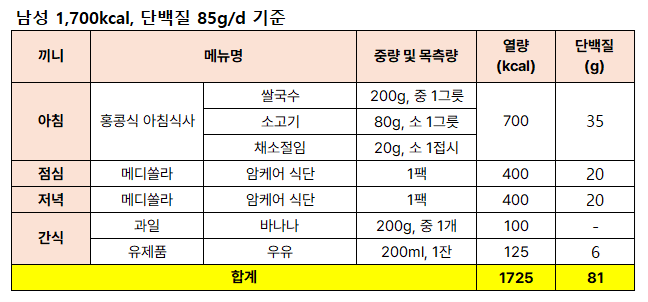
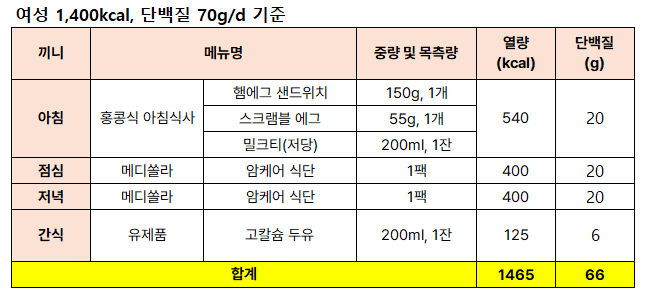
암환자를 위한 하루 식사 구성은 메디쏠라 [암케어] 식단 2팩을 활용하여 다음과 같이 제안드려요.
[남/여 하루 식사구성 예시]
감사합니다 🙂